はじめに
現在、世界中の医薬品メーカーで、さまざまな医薬品の開発が進められている。その中から、抗がん剤「オプジーボR」(1)に代表されるような画期的な薬効を示す医薬品が登場している。
しかし、医薬品の開発は、簡単ではない。医薬品メーカーは、多額の研究開発費を投じて創薬に取り組んでいるものの、その成功が保証されているわけではない。多くの研究員や医療関係者が、医薬品候補のさまざまな化合物を相手に、物性や薬理などの研究や、臨床試験を重ねている。にもかかわらず、医薬品として世に出るのは、こうした化合物のうちのほんの一握りである。
なぜ、創薬は難しいのだろうか。本稿では、その理由について、みていくこととしたい。(2)
-----------------------------------
(1)2014年に小野薬品工業社とブリストル・マイヤーズ スクイブ社が発売した、免疫チェックポイント阻害剤。
(2)本稿の執筆にあたり、「創薬科学入門(改訂2版) -薬はどのようにつくられる?-」佐藤健太郎著(オーム社, 2018年)を参考にしている。
新薬と製薬企業の数
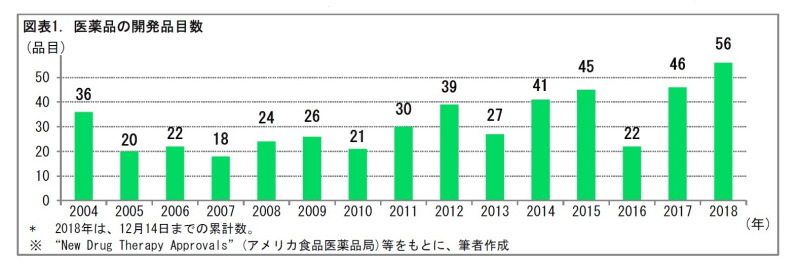
まず、創薬の状況をみてみよう。世界で、1年間につくられる新薬の数はどれくらいなのだろうか。アメリカの食品医薬品局が承認した新薬の品目数の推移をまとめると、つぎの図のようになる。世界中の医薬品メーカーが、2017年につくった新薬の数は46。2018年は、それより増えて56 (12月14日までの品目数)。それでも、新たにつくられる医薬品の数は、年間50品目程度に過ぎない。
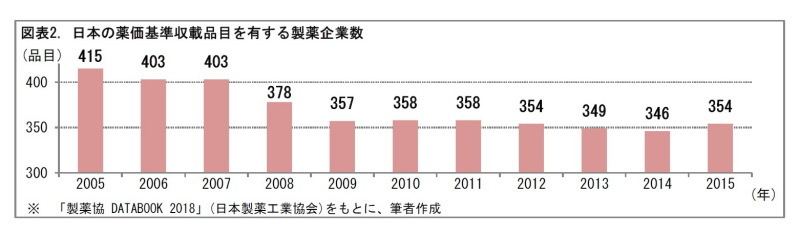
ここで、日本国内で医薬品を取り扱う医薬品メーカーの数をみておこう。2015年に日本の薬価基準収載品目を有する製薬企業の数は354である。このほかに、日本では医薬品を販売していない海外の製薬メーカーもあるだろう。こうしてみると、ほとんどの医薬品メーカーは、1年間に1つも新薬を発売していないことになる。これらの数字には、創薬の難しさの一端が現れている。
医薬品とタンパク質
ひとくちに医薬品と言っても、病気やケガにはさまざまなものがあり、治療に用いられる医薬品は千差万別である。このため、多様な医薬品の特徴を端的に表現することは難しいが、あえて言うならば、「多くの医薬品は、体内の酵素や受容体などに存在する、特定のタンパク質と結合することで、酵素の働きを調整することを目指してつくられている」といえるだろう。
ここでいう結合とは、化合物である医薬品と、体内のタンパク質の間で起こる、分子内結合や分子間結合、すなわち化学結合を指す。具体的には、原子や分子が結合したり離れたりする可逆的な結合として、水素結合、イオン結合、ファンデルワールス力などの弱い力の結合が中心となる(3)。
-----------------------------------
(3)医療広告規制の概要やこれまでの経緯については、拙稿である「医療広告規制の変化-医療機関の広告
医薬品の条件の厳しさ
創薬が困難なことの背景には、医薬品に求められる条件が厳しいことがある。簡単にみていこう。
●医薬品は体内で運搬されるために水溶性が必要
医薬品は、患部に到達する必要がある。体内の主要成分は水であるため、投与された医薬品は、ある程度水に溶けて、体内で運搬されなくてはならない。すなわち、医薬品には水溶性が求められる。
●経口投与される医薬品は胃酸や各種消化酵素による分解に耐えなくてはならない
医薬品の投与の仕方には、経口投与、経皮投与、注射(点滴を含む)など、いくつかの方法がある。このうち、患者のQOL(Quality of Life, 生活の質)を維持する観点からは、経口投与が望ましいとされる。患者が、日常生活の中で自ら服用できるため、手間や時間の点で有用性が高いからである。
経口投与の場合、医薬品は、胃や小腸で、胃酸や各種消化酵素による分解に耐えなくてはならない。一般に、生理活性を持つペプチド(4)やタンパク質は、消化酵素の分解を受けやすい。たとえば、抗がん薬やリウマチ薬として用いられる抗体医薬(5)は、タンパク質でできた医薬品である。このため、経口投与しても胃や小腸で分解されてしまう。そこで、抗体医薬は注射による投与が必要となる。
-----------------------------------
(4)片方のアミノ酸のカルボキシル基(-COOH)と、もう片方のアミノ酸のアミノ基(-NH2)が1分子の水を除いて脱水縮合してできた結合(-CO-NH-)をペプチド結合という。このペプチド結合によって2つ以上のアミノ酸が結合した化合物をペプチドという。タンパク質は多数のアミノ酸からなるポリペプチドであるが、ペプチドがすべてタンパク質というわけではない。
(5)人間がもともと持っている免疫機構を生かして、病気の原因である物質(抗原)に対する抗体をつくって体内に入れることで、予防や治療を行うもの。なお、抗体医薬は分子量が15万程度あるため、分子の大きさの点から細胞内に入ることは難しい。
●医薬品は肝臓であまり代謝を受けないことが必要
消化管から吸収された医薬品は、血管内に入る。点滴で投与された医薬品も、直接、血管内に入る。通常、これらの医薬品は、門脈という静脈を通って肝臓に向かう。そして、肝臓で代謝を受けた後、再び血流に乗って患部に向かう。
肝臓では、門脈を介して解毒や、糖質の貯蔵が行われる。肝臓には、さまざまな代謝酵素があり、異物とみなされた化合物は、代謝・分解が進められる。医薬品は、肝臓で代謝・分解されると、老廃物や毒素などとともに腎臓に送られて排泄されてしまうため、患部にたどり着けない。そのため、肝臓であまり代謝を受けない化合物であることが必要となる。
●細胞内に入って細胞内受容体に結合する医薬品は、細胞膜を通過しなくてはならない
医薬品がターゲットのタンパク質と結合するのは、患部の細胞近辺である。医薬品には、細胞外で細胞膜の受容体(タンパク質)と結合するものと、細胞内に入り込んで細胞内受容体に結合するものがある。ここでは、細胞内に入り込む医薬品について考えてみよう。
細胞膜は、脂質成分でできている。このため、細胞膜を通過して細胞内に入るためには、脂溶性を持つほうが有利となる。しかし、脂溶性を高め過ぎると、タンパク質との結合が阻害されて、医薬品としての効果が減じてしまう。このため、適度な脂溶性が求められることとなる。
また、細胞膜の通過については、医薬品の分子の大きさ(分子量)の問題もある。分子量が大きい医薬品は、細胞内に入り込むことが難しい。通常、細胞内に入るには、分子量500以下の化合物であることが必要とされる。一方で、医薬品が結合するタンパク質の大きさは、分子量が数万程度のものが一般的である。つまり、細胞内に入った医薬品は、自分よりも100倍くらい大きなタンパク質に結合して、その働きを制御することが求められる。
●脳神経中枢に作用する医薬品は、血液脳関門を通過しなくてはならない
精神疾患などに対して脳神経中枢に作用する医薬品については、さらに大きなハードルが存在する。脳の中の血管には、「血液脳関門」という血液中の異物を遮断するバリアがある。これは、血管の内側を覆う血管内皮細胞で構成されている。医薬品は、このバリアをくぐり抜けないと、脳神経中枢に作用できない。このため、分子量が小さく、脂溶性が高い化学構造の化合物であることが必要となる。
●医薬品は、ターゲットのタンパク質に正しく結合しなくてはならない
体内のタンパク質の種類は多い。中には、構造がよく似たものどうしもある。医薬品がターゲットとするタンパク質によく似た、別のタンパク質があると、医薬品がその別のタンパク質と結合してしまう恐れがある。医薬品は、ターゲットのタンパク質に正しく結合する必要がある。
●医薬品は、血液内で一定の濃度で安定的にとどまることが必要
医薬品は、一定の時間が経つと、分解、排泄される。薬効が生じる前に分解されてしまったり、逆に排泄されずに体内に蓄積されてしまったりすると、医薬品本来の役割を果たすことができない。
また、わずかではあるが医薬品はそれ自体毒性を持つことが一般的とされる。このため、医薬品の血中濃度を高めようとして投与量を多くすると、毒性が高まったり、副作用が出たりすることもある。
医薬品が薬効を示すためには、一定時間、安定した濃度で血液中にとどまることが条件となる。
●複数の医薬品を投与すると、相互作用が生じることがある
複数の医薬品を投与する場合には、さらに注意が必要となる。医薬品どうしで、相互作用が生じることがあるためである。相互作用には、「薬物動態学的相互作用」と「薬力学的相互作用」がある。

薬物の相互作用を完全に解明することは困難であり、安全性(7)の面などで、予期せぬ問題が生じる恐れがある。創薬の際は、別の医薬品と併用したときの相互作用を見きわめる必要がある。
-----------------------------------
(6)NSAIDsは、Non-Steroidal Anti-Inflammatory Drugsの略。
(7)創薬においては、医薬品の品質確保のために、GMP(Good Manufacturing Practice)と呼ばれるルールが厚生労働省の省令で定められている。創薬の各段階で、このルールを遵守しなくてはならない。また医薬品については、この他にも、前臨床段階の各種試験手順、臨床試験の規定、発売後の品質管理などのルールが定められている。