要旨

2025年の医療提供体制を定めるため、各都道府県が2017年3月までに策定した「地域医療構想」の進め方について、厚生労働省は昨年末に「地域医療構想の進め方に関する議論の整理」という文書を策定した(以下、「進め方」)。「進め方」では病床再編に向けた議論の進め方や留意点、関係者への情報共有方法などに加えて、都道府県から開設許可を得ているのに稼働させていない「非稼働病床」について、都道府県が削減する可能性に言及した。
では、民間医療機関の病床削減や病床再編について、都道府県はどこまで権限を行使できるのだろうか。日本は民間中心の医療提供体制であり、都道府県が果たせる役割は小さいが、地域医療構想の推進に際して都道府県の権限が「強化」されたほか、「進め方」では非稼働病床の削減について、公的医療機関に「命令」、民間医療機関に「要請」「勧告」できる点に言及することで、やや踏み込んだ内容となっている。
本レポートでは「進め方」の内容に加えて、これまでの医療計画の病床規制に関する法的根拠、地域医療構想で「強化」された権限などを考察し、厚生労働省、日本医師会、都道府県は権限行使に慎重であることを指摘する。一方、財務省などは地域医療構想を医療費適正化の手段とみなし、都道府県の権限を強化するよう求めており、こうした狭間の中で非稼働病床の取り扱いが焦点となる可能性を論じた上で、都道府県の権限行使は一種の「劇薬」であり、民間医療機関との合意形成をベースとする必要性を指摘する。
はじめに
2025年の医療提供体制を定めるため、各都道府県が2017年3月までに策定した「地域医療構想」の進め方について、厚生労働省は昨年末に「地域医療構想の進め方に関する議論の整理」という文書を策定した(以下、「進め方」)。「進め方」では病床再編に向けた議論の進め方や留意点、関係者への情報共有方法などに加えて、都道府県から開設許可を得ているのに稼働させていない「非稼働病床」(*1)について、都道府県が削減する可能性に言及した。
では、民間医療機関の病床削減や病床再編について、都道府県はどこまで権限を行使できるのだろうか。日本は民間中心の医療提供体制であり、都道府県が果たせる役割は小さいが、地域医療構想の推進に際して都道府県の権限が「強化」されたほか、「進め方」では非稼働病床の削減について、公的医療機関(*2)に「命令」、民間医療機関に「要請」「勧告」できる点に言及することで、やや踏み込んだ内容となっている。
本レポートでは「進め方」の内容に加えて、これまでの医療計画の病床規制に関する法的根拠、地域医療構想で「強化」された権限などを考察し、厚生労働省、日本医師会、都道府県は権限行使に慎重であることを指摘する。一方、財務省などは地域医療構想を医療費適正化の手段とみなし、都道府県の権限を強化するよう求めており、こうした狭間の中で非稼働病床の取り扱いが焦点となる可能性を論じた上で、都道府県の権限行使は一種の「劇薬」であり、民間医療機関との合意形成をベースとする必要性を指摘する。
---------------------------------
(1)「進め方」では都道府県の権限を行使する可能性がある病床として、「過去1年間に一度も入院患者を収容しなかった病床だけで構成される病棟」としているが、本レポートでは非稼働病床を「開設許可を取っているが、稼働していない病床」という一般的な意味として用いる。さらに、一部の県は独自の定義に基づき試算したり、「未稼働病床」と表記したりしており、引用の場合は出典先の定義、表記を優先する。
(2)公的医療機関とは自治体立病院、日本赤十字社、済生会などの医療機関を指す。
---------------------------------
地域医療構想と都道府県の権限
地域医療構想の概要
まず、地域医療構想の概要を考察しよう。団塊の世代が75歳以上となる2025年には医療・介護需要が増大すると見られており、病床削減や在宅医療の普及などが求められるとしている。そこで、地域医療構想では高度急性期、急性期、回復期、慢性期の4つの医療機能区分について、2次医療圏をベースに現在と2025年の病床数を比較することで、地域の現状や将来像、課題を浮き彫りにした。
その上で、都道府県や民間医療機関、介護事業者、住民などで構成する「地域医療構想調整会議」(以下、「調整会議」と表記)を中心に、急性期病床の削減や回復期機能の充実、在宅医療の整備、医療・介護連携などの課題解決策を協議し、そこでの合意形成をベースに2025年の提供体制を構築していくことに主眼を置いている(*3)。
---------------------------------
(*3)筆者は昨年、地域医療構想に関するレポートを全4回で公表しており、制度の概要や構想に盛り込まれた病床数などについては、第1回をご一読いただきたい。
http://www.nli-research.co.jp/report/detail/id=57248
---------------------------------
民間中心の提供体制
合意形成に力点が置かれている背景には、日本の医療提供体制が民間中心であることが影響している。開設者別に見た病院数を見ると、表1の通りに医療法人が68.16%、個人が2.84%を占めており、これは他の先進国には見られないと言われている。
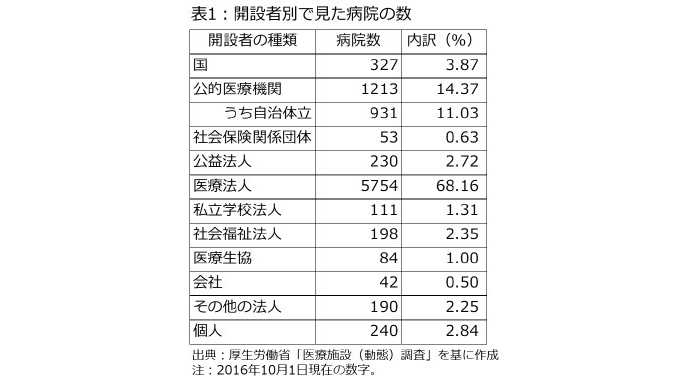
この状況で「どれだけ病床を増やすかあるいは減らすか」「どんな医療機能を選ぶか」という判断は民間医療機関に委ねられることになるため、国や都道府県が病床数や病床機能を直接的にコントロールすることはできない。
民間医療機関に対する行政の強制力が小さい一例として、医療計画で定められている病床規制を挙げよう。1985年にスタートした医療計画制度では、医療費の抑制や病床の偏在を減らす目的で、民間医療機関も含めて、病床過剰地域における病床数を抑制する「基準病床」(制度創設時の名称は「必要病床」)という仕組みが設けられた(*4)。
これを定める根拠は医療法であり、都道府県は「医療提供体制の確保を図るための計画を定める」ことが義務付けられている。さらに、病床過剰地域で病床数が基準病床を上回る場合、公的医療機関については、都道府県が病床の開設を許可しないことができる。
しかし、民間医療機関に対しては「勧告」にとどまるため、行政指導の性格しか有していない。そこで、医療計画の法的根拠である医療法による直接的な規制ではなく、健康保険法に基づく保険医療機関に指定しないことで、病床規制に有効性を持たせている。
この規制でさえも「どの医療機関の病床が過剰であるか一概に判断できない以上、常のその責めを新規参入者に負わせていることは職業選択の自由を制限する態様として合理的といえるか大いに疑問が残る」(*5)という指摘が出ており、都道府県が民間医療機関に対して行使できる強制力は小さいと言える。こうした制約の下で、病床再編などの医療提供体制改革を進めなければならない難しさがある。
---------------------------------
(4)公的医療機関については、議員立法による1962年の医療法改正で病床規制が設けられていた。
(5)加藤智章、菊池馨実、倉田聡、前田雅子(2017)『社会保障法(第6版)』有斐閣p151。
---------------------------------
地域医療構想で「強化」された権限
2014年の法改正では地域医療構想を推進するため、都道府県の権限が「強化」され、調整会議における合意形成だけで議論が進まなかった場合、図1の流れを踏む制度改正が行われた。
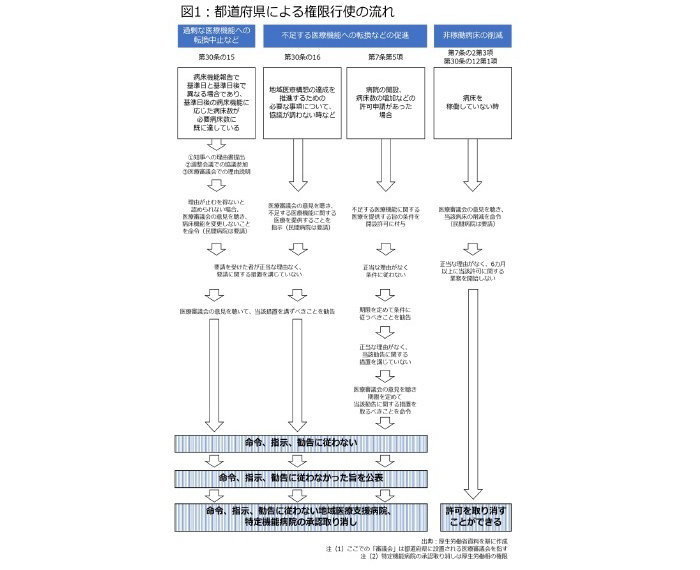
具体的には、公的医療機関が過剰とされる病床機能に転換しようとする場合、都道府県は転換の中止を「命令」できるが、民間医療機関に対しては「要請」「指示」にとどまる。
さらに、命令、要請、指示に従わない時、医療機関名の公表、補助金交付対象からの排除、地域医療支援病院(6)や特定機能病院(7)の不承認または承認取り消しを講じることができるとしている。
非稼働病床については、都道府県医療審議会の意見を聞いた上で、都道府県が公的医療機関には削減を「命令」、民間医療機関には削減を「要請」できるとした。
---------------------------------
(6)地域医療支援病院は地域で必要な医療を確保し、地域の医療機関の連携を図る観点から地域の医師らを支援する医療機関であり、1997年の医療法改正で創設された。主な機能は「紹介患者の積極的な受け入れ」「施設・設備の開放」「救急医療の実施」「地域の医療関係者に対する研修」など。
(7)特定機能病院は高度医療の提供、高度医療技術の開発、高度医療に関する研修を実施する能力など備えた病院として、1992年の医療法改正で導入された。400床以上の病床数要件に加えて、初診患者のうち他の病院・診療所から紹介された者を指す「紹介」、特定機能病院から他の病院・診療所に紹介した「逆紹介」の患者数などで要件が定められている。
---------------------------------
昨年末に国が示した「進め方」
厚生労働省は2018年度からの医療計画改定に併せて、地域医療構想の進め方について、医療計画の見直し等に関する検討会ワーキンググループで議論を重ね、昨年12月に「進め方」を公表した。
「進め方」によると、各都道府県に対して、地域医療構想の推進に関する「具体的対応方針」を毎年度に策定するよう要請しており、具体的対応方針には調整会議での合意をベースにしつつ、2025年を見据えた医療機関の役割や病床数を盛り込む必要性とともに、公的医療機関の役割を明らかにすることも求めた。
さらに、本レポートで考察している都道府県の権限行使に関して、「進め方」は表2のような内容を定めた。ここの部分に絞って考察すると、医師や看護師を確保できないなどの理由で稼働していない非稼働病床に関しては、全ての病床が1年間稼働していない病棟を有する医療機関を把握した場合、都道府県は当該医療機関に対し、調整会議への出席を速やかに促すとともに、(1)病棟が稼働していない理由、(2)病棟の今後の運用見通しに関する計画―について説明するよう求めると定めた(*8)。

さらに、医療機関の説明を経たとしても、病床過剰地域で当該病棟を維持する必要性が乏しいと考えられる場合、その医療機関に対して、都道府県は都道府県医療審議会の意見を聴いた上で、稼働していない病床数の範囲内で病床数を削減するように命令するとした。しかし、都道府県が命令できるのは公的医療機関が対象であり、民間医療機関は「要請」となっている。
その上で、稼働していない病床を維持する正当な理由がないにもかかわらず、要請を受けた医療機関が措置を講じない場合、都道府県医療審議会の意見を聴いた上で、当該措置を講ずべきことを勧告するとともに、命令または勧告を受けた医療機関が従わなかった場合、その旨を公表するとしている。
次に、過剰病床の取り扱いである。新たに病床を整備したり、開設者を変更したりする医療機関を把握した場合、都道府県は医療機関に対し、調整会議に出席することを求め、地域医療構想との整合性を確認するとしている。具体的には、(1)病床の整備計画と将来的な病床数の必要量との関係性、(2)新たに整備される病床が担う病床の機能と、構想区域における病床の機能区分ごとの将来の病床数の必要量との関係性、 (3)当該医療機能を担う際の雇用計画や設備整備計画の妥当性―などの点であり、開設許可前の段階で説明を求める必要性を示した。
さらに、(1)新たに整備される病床が担う医療機能が当該構想区域で不足する以外の機能となっている、(2)当該構想区域における不足する医療機能について、機能転換に向けた既存医療機関の将来的な意向を考慮しても充足する見通しが立たない―といった場合、都道府県は調整会議の意見を聴いた上で、病床を整備しようとする医療機関に対して、開設許可に際して不足する医療機能の提供を条件として付与するほか、正当な理由がないにもかかわらず、その医療機関の開設者や管理者が条件に従わない場合、都道府県医療審議会の意見を聴いた上で、期限を定めて当該条件に従うよう勧告するなどとした。
「進め方」は調整会議による協議、都道府県医療審議会の議論を経ることを強調しており、現行制度を焼き直した面は否めないが、都道府県の権限行使を一つの方策として挙げた点は注目に値する。
---------------------------------
(*8)ただ、病院・病棟を建て替える場合など事前に調整会議の協議を経て、具体的対応方針を決まっているケースについては、対応を求めなくても良いとした。
---------------------------------
権限行使を巡る関係者の動向
「強化」された都道府県の権限についての動向
では、地域医療構想の推進のために「強化」されたとする都道府県の権限行使は当初、どのように考えられていだろうか。実は、法改正した時点で厚生労働省は前向きとは言えなかった。当時の厚生労働省幹部は比喩として「懐に武器を忍ばせている」と述べつつ、「(例:権限を)実際に使うことを想定しているわけではない」と述べていた(*9)。
一方、民間医療機関の利益を代表する日本医師会は都道府県主導の病床削減を警戒しており、「(注:権限が行使される場面は)ルールを無視する悪質な場合に限定されるべき。協議を踏まえること、都道府県医療審議会の意見を尊重することは絶対であり、決して強権的なペナルティーを発動することがないよう要請する」「地域で長年地道に患者の医療を展開していた医療機関が必要量に合わない病床を持っていたからといって、病床転換を強制されるわけではない。既得病床機能は担保される仕組みだ」と強調していた(*10)。
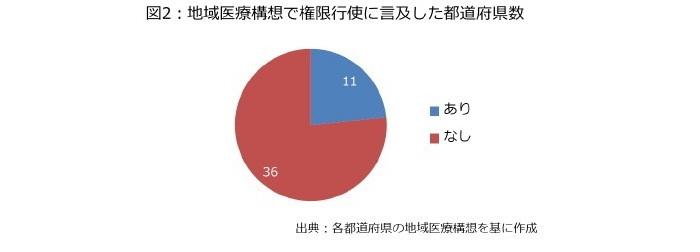
地域医療構想を策定した各都道府県も積極的な対応とは言えなかった。地域医療構想の文言を精査したところ、都道府県の権限に言及したのは図2の通り、11道府県にとどまった。
こうした都道府県の対応の背景には、地元医師会に対する配慮があったと考えられる。先に触れた通り、日本医師会は都道府県主導による病床削減に懸念を示していた上、むしろ在宅医療の整備などに際しては、地元医師会の協力が欠かせないため、都道府県としては、地元医師会と連携することで切れ目のない提供体制を構築しようという雰囲気が強かったと思われる。
つまり、厚生労働省、日本医師会、都道府県は総じて都道府県による権限行使に消極的だったと言える。
---------------------------------
(9)2014年4月23日第186回国会衆議院厚生労働委員会における原徳壽医政局長の答弁。
(10)2014年5月7日第186回国会衆議院厚生労働委員会における中川俊男日本医師会副会長の発言。
---------------------------------
経済財政諮問会議、財務省のプレッシャー
これに対し、経済財政諮問会議(議長:安倍晋三首相)や財務省は都道府県の権限行使に期待感を示していた。まず、経済財政諮問会議では、地域医療構想による病床削減を通じて医療費適正化を進めようとしており、昨年6月に閣議決定された「骨太方針2017」では地域医療構想の実効性を高めるため、「調整会議の具体的議論を促進する」「病床の役割分担を進めるためのデータを国から提供し、個別の病院名や転換する病床数などの具体的対応方針の速やかな策定に向けて、2年間程度で集中的な検討を促進する」と規定し、具体的な議論が進まない場合に備えるため、「都道府県知事がその役割を適切に発揮できるよう、権限の在り方について、速やかに関係審議会等において検討を進める」と定めていた。
この点については、経済財政諮問会議を中心に2015年12月に策定した「経済・財政再生アクション・プログラム」でも同じである。具体的には、「2014年の法律改正で新たに設けた権限の行使状況などを勘案した上で、関係審議会等において検討し、結論。検討の結果に基づいて2020年央までに必要な措置を講ずる」との考えを盛り込んでおり、毎年末に改定される工程表でも同じ表現が踏襲されている。
財務省も都道府県の権限強化を求めている。財政制度等審議会(財務相の諮問機関)が年2回まとめる建議(意見書)に盛り込まれた文言の変遷を見ると、病床過剰地域で病床を新設しても健康保険法の保険医療機関として認めない医療計画制度と同じ手法に傾斜しつつ、都道府県の権限強化を求めていることが分かる。
以下、建議の文言を詳しく見ていこう。まず、2014年12月の建議では「権限の的確な行使のための環境整備」という表現にとどまっていたが、2015年6月の建議で「勧告に従わない病院の報酬単価減額などの措置」に言及した。これは都道府県の勧告に従わない民間医療機関に対し、1点10円の報酬単価を引き下げることで、都道府県が病床削減を進めることに期待感を示した文言と言える(*11)。
さらに、2015年11月の建議では「保険医療機関の指定に係る都道府県の権限の一層の強化といった課題に明確な実施期限を設定して取り組んでいく必要がある」と指摘しており、「保険医療機関の指定」という文言が登場する。その後も「民間医療機関への保険医療機関の指定等にあたり、他施設への転換命令等を付与するなど、医療保険上の指定に係る都道府県の権限を一層強化すべき」(2016年11月)、「要請・勧告に応じない場合に保険医療機関の指定をしないことを可能とするなど、医療機能の転換等に係る民間医療機関への都道府県知事の権限を強化すべき」(2017年5月)などと、主張を具体化させた。
こうして見ると、財務省は医療費適正化を図る観点に立ち、病床削減に関する都道府県の権限強化を主張するだけでなく、地域医療構想に基づく病床削減を進める方法論として、医療計画制度で用いている手法、つまり保険医療機関に指定しない方法を求めている様子が見て取れる。厚生労働省が「進め方」の作成に際して、4年前は「想定していない」と述べていた権限行使に言及することになった一因として、こうしたプレッシャーがあったことは間違いないだろう。
---------------------------------
(*11)併せて、2015年6月の建議では高齢者医療確保法第14条に言及しつつ、医療費の地域差を解消するため、都道府県独自の報酬単価を設定する必要性を指摘した。これも都道府県の権限強化に位置付けられるが、本レポートでは触れない。
---------------------------------
非稼働病床を巡る動向
非稼働病床を見直す意味合い
しかし、いくら財政当局のプレッシャーが強まったとしても、民間医療機関に対する都道府県の強制力は限定的である上、都道府県主導の病床削減に対する医師会の警戒心も強く、都道府県が権限を行使するのは極めて難しい。
さらに、医療機関の存廃問題や病床削減は地域の政治問題になりやすい。例えば、地域における医師不足が顕在化した2007~2009年頃、地域住民、地方議会も加わり、病床の閉鎖問題が全国各地で政治問題となり、地域の分断を招いた経緯がある。
こうした状況では、都道府県が権限を行使できる公的医療機関の場合であっても、医療機関の経営や雇用、患者の行動地域、住民の感情などに影響を与えるリスクを考えると、都道府県として及び腰になるのは当然であり、都道府県の権限行使は一種の「劇薬」と言える。
しかし、非稼働病床の場合、都道府県が権限を行使したとしても、医療機関の経営や入院患者の動向に与える影響は軽微にとどまる可能性が高く、手を付けやすいという判断が生まれる可能性がある。
実際、非稼動病床を放置することは問題である。例えば、都道府県から病床開設の許可を取っているのに、病床を長期間稼働させていないのであれば、それは非効率な病床が維持されていることを意味する。しかも地域で病床数に上限規制がかかっている中で、非稼動病床が多くなると、その分だけ病床の新設・増設を希望する医療機関が参入する可能性を制限していることになり、資源分配を損ねる。
さらに、医師や看護師などを確保して非稼動病床を再び動かした場合、地域における病床機能の分布が変化し、場合によっては過剰とされている病床機能の過剰感が増す危険性もあり、地域医療構想に基づく調整や合意形成のプロセスに影響が出かねない。このため、非稼働病床に対して都道府県が権限を行使することに一定の合理性はあると言える。
非稼働病床に関する都道府県の対応
実は、地域医療構想の策定時点で、ごく少数の県が権限行使の一例として非稼働病床の対策を挙げていた。主な中身は表3の通りであり、このうち青森県は2014年度現在の非稼働病床数を1,086床とした上で、その解消に乗り出す考えを示していた。
さらに、三重県は県独自の取り組みとして、県内病院における未稼働病床の対策を進めると定めた。具体的には、ヒアリングなどを通じて実態調査を図るとともに、(1)未稼働病床数を病棟単位で把握する、(2)病床利用率が70%を下回っている病棟は整理の対象とする、(3)構想区域で不足している医療機能へ転換するなど、具体的な再稼働の予定がある場合、調整会議の検討対象とする、(4)(3)に該当しない場合、一定の計算式に基づき整理する病床数を算出―といった方針を地域医療構想に盛り込んでおり、整理対象となる未稼働病床数を547床と試算していた。

先に触れた通り、全体的な傾向としては権限行使に消極的だったが、三重県が「稼働している病床に極力手をつけず、2025年における病床数に近づけることが期待できる」と指摘していることから考えると、影響度が小さい非稼働病床は議論しやすいという判断があったのだろう。実際、昨年9月末時点での厚生労働省の集計によると、全国341構想区域のうち、非稼動病床は299区域にあり、そのうち34区域で非稼動病床の取り扱いを議論したという(*12)。
こうした国、都道府県の動向から考えると、非稼働病床の取り扱いから都道府県の権限行使が浮上する可能性があり、今後の動向が注目される。
---------------------------------
(*12)2017年12月13日第10回地域医療構想に関するワーキンググループ資料。
---------------------------------
おわりに~合意形成の優先を~
医療法の勧告に従わなかったからという理由で、健康保険法で不利益に扱う制度は江戸のかたきを長崎で討つ仕組みだ―。これは医療法改正に関する国会審議に際して、行政法の専門家である阿部泰隆神戸大学教授(当時)が述べた発言である(*13)。つまり、医療計画の策定を医療法で策定するよう都道府県に義務付けているのに、その実効性は健康保険法で担保している様子について、「江戸(医療法)のかたきを長崎(健康保険法)で討っている」と皮肉ったのである。
もちろん、これは当時の政策立案者にとって百も承知の指摘であっただろう(*14)。言い換えると、それだけ医療提供体制に対する都道府県の権限は弱く、いくら財政的な理由で病床を削る必要があったとしても、都道府県が一方的に権限を行使することは制度的に難しいと言わざるを得ない。
この点は地域医療構想も同様である。だからこそ合意形成をベースとした地域医療構想が制度化されたわけであり、たとえ非稼働病床だったとしても、都道府県の権限行使は慎重であるべきである。非稼動病床を放置するのは地域の資源分配をゆがめる危険性があり、是正する必要があるが、「劇薬」と言うべき都道府県の権限行使は最小限にしつつ、まずは医療機関などの関係者を含めた合意形成を重視することに期待したい。
---------------------------------
(13)1998年4月14日第142回国会衆議院厚生委員会。
(14)医療計画制度が導入された当初、規制の根拠は法律ではなく、通知だった。
---------------------------------
三原岳(みはら たかし)
ニッセイ基礎研究所 生活研究部 准主任研究員
【関連記事 ニッセイ基礎研究所より】
・地域医療構想を3つのキーワードで読み解く(1)-都道府県はどこに向かおうとしているのか
・地域医療構想を3つのキーワードで読み解く(2)-「脱中央集権化」から考える合意形成の重要性
・地域医療構想を3つのキーワードで読み解く(3)-「医療軍拡」と冷戦期の軍縮から得られる示唆
・地域医療構想を3つのキーワードで読み解く(4)-日常的な医療ニーズをカバーするプライマリ・ケアの重要性
・”看板の架け替え”で終わらないために-「療養病床の再編」を考える