要旨
公的医療保険制度においては、全国民一律の医療サービスの提供が原則とされてきたが、患者の選択肢を広げ、利便性を向上させる観点から、1984年10月、高度先進医療が創設され、2006年10月から現行の先進医療に改定されている。
すなわち、現在の先進医療には、前身の高度先進医療も含めれば30年以上の歴史がある。
先進医療に係る費用は、健康保険が適用されず、患者が全額自己負担するが、生保各社はさまざまな方策で患者の自己負担部分を保障してきた。
本レポートでは、先進医療の対象となる医療技術の具体的内容の変遷や保険適用の動向、現状などを中心に紹介することとしたい。
はじめに
公的医療保険制度においては、全国民一律の医療サービスの提供が原則とされてきたが、患者の選択肢を広げ、利便性を向上させる観点から、1984年10月、特定療養費制度の中で高度先進医療が創設され、2006年10月から評価療養制度の中の先進医療に改定されている。
すなわち、現在の先進医療には、前身の高度先進医療も含めれば30年以上の歴史がある。
先進医療に係る費用は、健康保険が適用されず、患者が全額自己負担する(入院を伴う場合の入院費用など、その他の医療に係る費用には健康保険が適用され、「混合診療」といわれる)。
この患者の自己負担部分を保障するため、生保会社においては、1992年4月、千代田生命と富国生命が高度先進医療特約を共同開発した。
高度先進医療特約は、制度改定に伴い先進医療特約と改称し、現在先進医療を保障する特約などを販売する生保会社は、全40社中29社に及んでいる。
2016年4月から、健康保険適用外の治療に関する新しい仕組みとして、患者の申出を前提とする患者申出療養制度がスタートしたが、アクサ生命は2016年9月、患者申出療養の自己負担部分を保障する患者申出療養サポートを発売した。
筆者はすでに先進医療や患者申出療養制度についてレポートを発表しており(1)、当研究所からは他のレポートも発表されている(2)が、本レポートでは、先進医療の対象となる医療技術の具体的内容の変遷や保険適用の動向、現状などを中心に紹介することとしたい。
-------------------------
(1)小著「混合診療への保険会社の対応-先進医療特約と自由診療保険」、『基礎研レポート』、2015年11月10日、
http://www.nli-research.co.jp/report/detail/id=42869?site=nli
、「患者申出療養制度第1号となる申出を承認-2016年4月制度発足以来初のケース」、『保険・年金フォーカス』、2016年11月15日、
http://www.nli-research.co.jp/report/detail/id=54314&pno=1&more=1?site=nli
。
(2)村松容子「患者申出療養制度の現状~承認例や保険収載は増えるか」、『保険・年金フォーカス』、2017年1月24日、
http://www.nli-research.co.jp/report/detail/id=54314&pno=1&more=1?site=nli
。
-------------------------
これまでの先進進医療の沿革
先進医療の沿革は、表1のとおりであり、以下、これまでの経緯について順に述べていく。
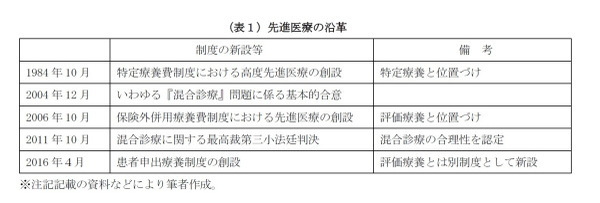
◆特定療養費制度における高度先進医療の創設(1984年10月)
先進医療の前身である高度先進医療は1984年10月に創設された。
1984年10月の健康保険法改正により、本人医療費について自己負担(1割負担)が導入された(以降1997年9月に2割負担、2003年4月に3割負担)が、同時に特定療養費制度が導入された。
1984年10月に創設された特定療養費制度は、新しい医療技術の出現や、患者のニーズの多様化に適切に対応すべく導入された制度で、
(1) 高度で先進的な医療技術(高度先進医療)の技術料相当部分に係る費用
(2) いわゆる差額ベッド代や予約診療など特に定められたサービスに係る費用
について自己負担としつつ、入院・検査費用などの、本来保険給付の対象となる基礎的部分については療養費の給付を行うという、一定のルールの下で保険外診療との併用を認める制度である。
新たな高度先進医療の承認に当たっては、
・高度先進性、有効性、安全性、社会的妥当性、検討の必要性
が基準となり、研究開発段階にある技術は対象としないものとされ(3)、高度先進医療としての承認後、毎年の実績報告に基づき、
・新規保険適用(普及性、有効性、効率性、安全性、技術的成熟度等を総合的に勘案。)
・承認取消
・高度先進医療の継続
のいずれかとされた(4)。
-------------------------
(3)高度先進医療に係る説明資料」、『中央社会保険医療協議会 総会(第56回)』資料(2004年11月10日)、厚生労働省ホームページ。
(4)「高度先進医療技術の保険適用」『先進医療専門家会議(平成17年度第1回)』資料(2005年5月9日)、厚生労働省ホームページ。
-------------------------
◆いわゆる「混合診療」問題に係る基本的合意(2004年12月)
小泉政権時代、一定水準以上の医療機関について包括的に混合診療(保険診療と保険外診療-自由診療-の併用)を解禁すべきとの議論もあったが、2004年12月15日厚生労働大臣と内閣府特命担当大臣(規制改革、産業再生機構)などによる「いわゆる『混合診療』問題に係る基本的合意」により、
(1) 国内未承認薬
・患者要望のある未承認薬は厚生労働大臣設置の専門家検討会により最長でも3か月以内に結論を出し、米英独仏で新たに承認された薬は自動的に検証の対象にする等
(2) 先進技術
・必ずしも高度でない先進技術も含め、一定水準以上の要件を満たす医療機関に対し、届出による実施を可能とし、届出後、厚生労働大臣設置の専門家会議により3か月以内に、「支障なし」、「中止または変更」、「保留」のいずれかの結論を理由を付して書面で通知する
(3) 保険診療と保険外診療との併用のあり方
・特定療養費制度を廃止し、保険導入検討医療(仮称)と患者選択同意医療(仮称)として再構成する等
などが申し合わされ、改革の手順としては、できるものから2005年夏までを目処に順次実施し、制度についての法整備については2006年の通常国会に提出を予定している医療保険制度全般に関する改革法案の中で対応するとされた(5)。
この基本的合意を受け、高度先進医療についての審査機関である、高度先進医療専門家会議(実施する特定承認医療機関・高度先進医療技術を検討、ここでの検討を踏まえ中央社会保険医療協議会で審議・承認)が2005年5月より、先進医療専門家会議に改組され、原則として月1回開催し、従来の高度先進医療についての検討を引き続き行うとともに、先進医療の枠組みについての検討を開始した。
-------------------------
(5)「中央社会保険医療協議会総会(第58回)」資料(2004年12月22日)、厚生労働省ホームページ。なお、規制改革・民間開放推進会議の中間とりまとめ(2004年8月3日)においては、保険診療と保険外診療の併用としての混合診療を全面解禁すべきと主張されたが、日本医師会による「混合診療の導入は、現物給付制度の否定であり、公的医療保険制度の縮小や、経済力格差による医療の差別化が生じ、国民皆保険制度の公平性・平等性が失われる。家計負担も増大する」、日本医療労働組合連合会による「保険外診療の増加に伴う自己負担の拡大により、お金のない人は医療を受けられない、金の切れ目がいのちの切れ目となる」などの反対意見や、厚生労働省の「①患者の自己負担が増加するおそれがあること、②安全性や有効性が不明確な医療が保険診療の一環として提供されるおそれがあること、③医療機関の質の評価が不明確であることから、適正なルール設定が不可欠」との意見があり、上記基本合意は、当時の規制を前提とした漸進的な規制緩和方策となっている[「中央社会保険医療協議会総会(第56回)」資料(2004年11月10日)]
-------------------------
◆保険外併用療養費制度における先進医療の創設(2006年10月)
2006年10月健康保険法改正により、特定療養費制度は廃止、新たに保険外併用療養費制度となり、
・厚生労働大臣が定める高度の医療技術を用いた療養で、保険給付の対象とすべきものであるか否かについて、適正な医療の効率的な提供を図る観点から評価を行うことが必要な「評価療養」
⇒「いわゆる『混合診療』問題に係る基本的合意」で保険導入検討医療(仮称)とされたもの
・被保険者の選定に係る特別の病室の提供その他の厚生労働大臣が定める「選定療養」
⇒「いわゆる『混合診療』問題に係る基本的合意」で患者選択同意医療(仮称)とされたもの
の2つに再編成された。
同時に従来の高度先進医療と先進医療が統合されて新たな先進医療がスタートし、評価療養の一つと位置づけられた(6)。
2008年4月、新たに高度医療評価会議が設置され、薬事法上の承認または認証を受けていない医薬品・医療機器の使用を伴う医療技術、薬事法上の承認または認証を受けている医薬品・医療機器の承認内容に含まれない目的での使用(いわゆる適応外使用)について審議することとなった(7)。
2012年10月、先進医療専門家会議および高度医療評価会議における新規承認および承認取消の審査等の効率化・重点化を図ることを目的として、両会議を一本化し、先進医療会議において審査等を行うこととされた(8)。
同時に、先進医療については、先進医療A(未承認等の医薬品・医療機器等の適応外使用を伴わない医療技術など)と、未承認・適応外の医薬品・医療機器の使用を伴う医療技術など(先進医療B)に分類され、先進医療Bについては先進医療会議の先進医療技術審査部会で審査されることとなった(9)。
-------------------------
(6)中央社会保険医療協議会総会(第90回)」資料(2006年8月9日)、厚生労働省ホームページ。
(7)「高度医療評価制度の概要」『第1回 高度医療評価会議』資料(2008年5月28日)、厚生労働省ホームページ。
(8)「先進医療・高度医療の一本化について」『第68回 先進医療専門家会議』資料(2012年9月27日)、厚生労働省ホームページ。
(9)「先進医療制度の概要」『第1回 先進医療会議』資料(2012年10月24日)、厚生労働省ホームページ、藤原康弘「日本における臨床研究の進展と規制とのあつれき-国民皆保険制度の中でいかにイノベーションを振興するか-」『研究技術計画』Vol.30 No.1、研究・技術計画学会(現研究・イノベーション学会)、2015年8月。
-------------------------
◆混合診療に関する最高裁第三小法廷判決(2011年10月)
このような混合診療の合理性については、2011年10月25日最高裁第三小法廷判決がある。
同判決は、腎臓がんの治療について、保険診療となるインターフェロン療法と、保険外診療となるインターロイキン2を用いた活性化自己リンパ球移入療法(いったん高度先進医療とされたが、有効性が明らかでないとして除外)を併用する診療を受けていた患者が、保険診療となるインターフェロン療法部分について療養の給付を受けることができる地位確認を求めた事案について、
・健康保険により提供する医療の内容については,提供する医療の質(安全性及び有効性等)の確保や財源面からの制約等の観点から,その範囲を合理的に制限することはやむを得ないものと解され,保険給付の可否について,自由診療を含まない保険診療の療法のみを用いる診療については療養の給付による保険給付を行うが,単独であれば保険診療となる療法に先進医療に係る自由診療の療法を加えて併用する混合診療については,法の定める特別の要件を満たす場合に限り療養の給付に代えて保険外併用療養費の支給による保険給付を行い,その要件を満たさない場合には保険給付を一切行わないものとしたことには一定の合理性が認められる
として、こうした取扱を是認した(10)。
-------------------------
(10)裁判所ホームページ。なお、2007年11月7日第一審東京地裁判決においては、患者である原告の訴えが認容されたが、2009年9月29日の第二審東京高裁判決においては原告が逆転敗訴となっている。また、上掲の最高裁判決では、「評価療養の要件に該当しない先進医療に係る混合診療においては保険診療相当部分についても保険給付を行うことはできない旨の解釈(混合診療保険給付外の原則)が,法86条の規定の文理のみから直ちに導かれるものとはいい難い」とされており、田原睦夫裁判官の補足意見でも「基本的な点において異なった解釈の余地のない明確な条項が定められることが望ましい」とされている。
-------------------------
◆患者申出療養制度の創設(2016年4月)
2016年4月、患者からの申出を前提とする新たな保険外併用療養(混合診療)の仕組みとして、先進的な医療について患者の選択肢を拡大するために、患者申出療養制度が創設された。
とくにその眼目は、患者自身の希望による国内未承認薬の使用にあるとされ、厚生労働省も、
「未承認薬等を迅速に保険外併用療養として使用したいという困難な病気と闘う患者の思いに応えるため、患者からの申出を起点とする新たな仕組みとして創設されました。 将来的に保険適用につなげるためのデータ、科学的根拠を集積することを目的としています」
と説明している(11)。
患者申出療養を審議する第3回患者申出療養評価会議(2016年9月21日)においては、第1号となる患者申出療養として、腹膜播種陽性(がんが腹膜に転移している状態)または腹腔細胞診陽性(腹膜への転移が認められない場合でも、がん手術中に腹腔内に生理食塩水を注入し、採取した洗浄液にがん細胞が認められる状態)と診断された胃がん(=予後の悪い、末期の胃がん)に対する、パクリタキセルという抗がん剤(赤い実をつけるイチイ科の植物から抽出された成分で作成)の腹腔内投与および静脈内投与ならびにS-1(経口の抗がん剤)の内服併用療法の利用が承認された。
この治療方法は、2009年に先進医療として承認されているが、適格基準外とされた患者から申出があり、承認されたものである。患者が自己負担する費用は、44万6千円と見込まれている(初期費用6万2千円+投与1回あたり1万6千円×平均的な実施回数24回)(12)。
さらに、第4回患者申出療養評価会議(2017年2月6日)においては、第2号として、重症心不全患者に対する、耳介後部コネクターを用いた植込み型補助人工心臓による療法が承認された。
患者が自己負担する費用は、419万6千円と見込まれている(13)。
第4回患者申出療養評価会議(2017年2月6日)においては、第3号として、難病である難治性天疱瘡患者に対する、リツキシマブ投与(海外では追加治療の第1選択薬として使用)、第4号として、19 歳以下の難治性の髄芽腫(神経系に発生する悪性腫瘍)患者に対する、抗がん剤チオテパを用いた自家末梢血幹細胞移植療法が承認された(自己負担する費用はそれぞれ4万円、197万6千円)(14)。
患者申出療養創設の目的は、
「未承認薬等を迅速に保険外併用療養として使用したいという困難な病気と闘う患者の思いに応えるため」(15)
とされており、こうした目的に沿った承認が行なわれている。
-------------------------
(11)「患者申出療養の概要について」、厚生労働省ホームページ。
(12)「患者申出療養の新規届出技術に関する事前評価結果等について」、『第3回患者申出療養評価会議資料』(2016年9月21日)、厚生労働省ホームページ。
(13)「患者申出療養の新規届出技術に関する事前評価結果等について」、『第4回患者申出療養評価会議資料』(2017年2月6日)、厚生労働省ホームページ。
(14)「患者申出療養の新規届出技術に関する事前評価結果等について」、『第5回患者申出療養評価会議資料』(2017年4月13日)、厚生労働省ホームページ。
(15)「患者申出療養の概要について」、厚生労働省ホームページ。
-------------------------
先進医療の技術数・患者数・金額などの推移
先進医療の技術数・患者数などの推移を(表2)で見ると、技術数は2010年の123を最高に、保険適用および承認取消による減少で近年100程度となっている。
一方、先進医療を受けた患者数は1998年の約2千人から2015年の約2万5千人に大きく増加しており、先進医療は身近なものとなっている。
保険診療分と自己負担分の比率を見ると、従来保険診療分の方が多かったが、近年は自己負担分の方が大きくなっている。
また、患者1人当たりの自己負担額は増加傾向にあったが、近年は約70万円程度に収まっている。
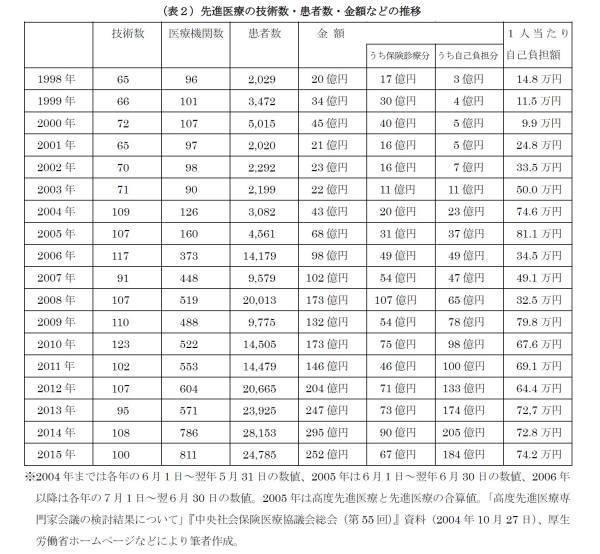
2015年(2015年7月1日~2016年6月30日)に実施された先進医療のうち、実施件数が千件以上となっているのは「多焦点眼内レンズを用いた水晶体再建術」(白内障の治療に当たり、遠近双方の視力を回復。11,478件)、「前眼部三次元画像解析」(緑内障などの検査に当たり、角膜などの断層面観察・立体構造を数値的解析。6,739件)、「陽子線治療」(がん病巣に放射線を集中させ、正常組織への影響を低く抑える。2,016件)、「重粒子線治療」(陽子線治療よりもさらに線量集中性が高い。1,787件)である。
それぞれの、患者1人当たりの自己負担額は、多焦点眼内レンズを用いた水晶体再建術:55.5万円、前眼部三次元画像解析:0.4万円、陽子線治療:276.0万円、重粒子線治療:309.35万円となっており、陽子線治療・重粒子線治療は実施件数も多く、患者の自己負担も重い技術となっている(16)。
-------------------------
(16)「先進医療会議の検討結果の報告について」『中央社会保険医療協議会総会(第344回)』資料(2017年1月25日)、厚生労働省ホームページ。
-------------------------
先進医療からの保険適用の状況
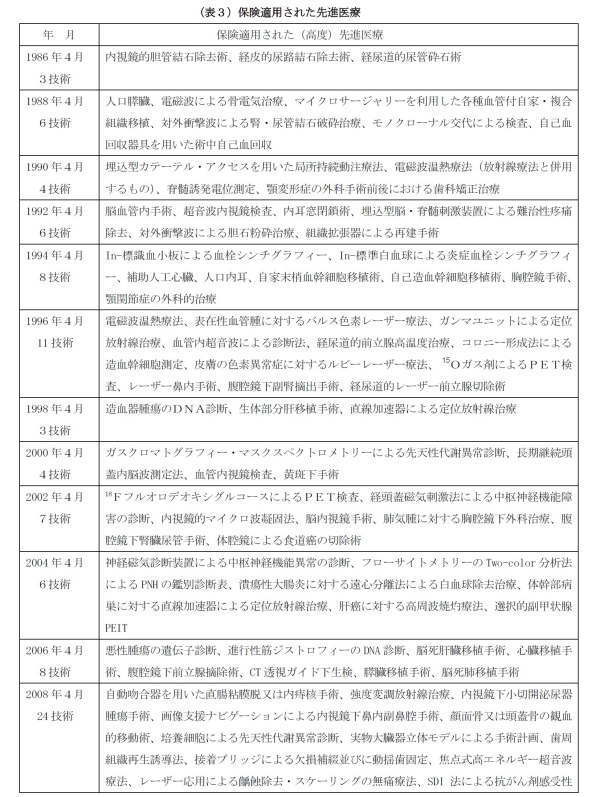
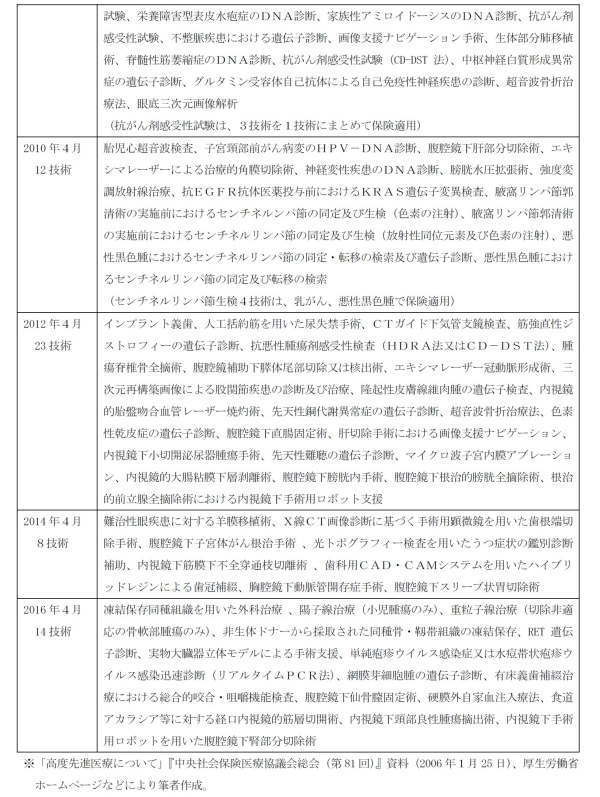
公的医療保険に関する診療報酬改定は2年ごと(偶数の西暦年)に行なわれ、その際、先進医療についても新たに保険適用とするか否かが検討される。
詳細は(表3)のとおりであり、1986年4月から2016年4月までの16回の診療報酬改定により、累計141技術(一部重複あり)の先進医療が保険適用となっている。
注目すべき点としては、医療技術の進歩に伴い、
(1) 開腹、開胸などを伴わない、内視鏡を用いた手術や、皮膚を通して行なう手術 31技術
(1986年:内視鏡的胆管結石除去術、経皮的尿路結石除去術、経尿道的尿管砕石術など)
(2) 対外衝撃波を用いた治療・手術 2技術
(1988年:対外衝撃波による腎・尿管結石破砕治療、1992年:対外衝撃波による胆石破砕治療など)
(3) 放射線治療 8技術
(1996年の電磁波温熱療法、ガンマユニットによる定位放射線治療、1998年の直線加速器による定位放射線治療など)
(4) 遺伝子診断、DNA診断技術 19技術
(1998年の造血器腫瘍のDNA診断、2006年の悪性腫瘍の遺伝子診断など)
(5) 人工臓器、臓器移植 11技術
(1988年の人口膵臓、1994年の補助人工心臓、人口内耳、1998年の生体部分肝移植手術など)
などが保険適用されていることである。
とくに(1)開腹、開胸などを伴わない、内視鏡を用いた手術や、皮膚を通して行なう手術、(2) 対外衝撃波を用いた治療・手術は、患者への侵襲性が低いことから、疼痛などの影響も少なく、予後も順調で入院期間なども短縮される、画期的な医療技術の進歩を反映したものといえよう。
近年ではロボットを活用した医療技術、画像支援ナビゲーションなどの医療技術も保険適用されている。
おわりに
先進医療やその前身である高度先進医療は将来の保険適用が前提とされており、実際に、対外衝撃波による腎・尿管結石破砕治療、電磁波温熱療法、脳血管内手術、超音波内視鏡検査、各臓器に対する内視鏡手術など、保険適用により普遍的となった医療技術も数多い。
さらに、現時点で患者数が増加しており、患者の自己負担が大きい技術(陽子線治療、重粒子線治療)についても、2016年4月、その一部が保険適用となり(小児腫瘍に対する陽子線治療、切除非適応の骨軟部腫瘍に対する重粒子線治療)、がん患者やその家族にとって朗報となった。
国民医療費増加の中での一定の制約はあるものの、患者数が多く、治験も証明されつつある先進医療については、たとえば入院時の給食費の自己負担増加による保険支出抑制などの合理的な方策で財源を確保し、可及的速やかに保険適用していくことが必須であろう。
これは、現在確立されている国民皆保険を堅持し、患者が経済的不安なしに受けられる合理的・納得的な医療体制を整備していくことに繋がるものと考える。
一方、先進医療の患者自己負担部分について、民間生保会社はさまざまな方策で軽減に努めてきた。
その方策のひとつが、入院特約における手術給付金(定額給付)の担保範囲の拡大である。
1987年4月、入院特約が改定されたが、その際、開腹や開胸などの「切る手術」ではない新しい医療技術についても、新たに保障を開始した(悪性新生物温熱療法、衝撃波による体内結石破砕術、ファイバースコープまたは血管・バスケットカテーテルによる臓器手術など)(17)。
うち、悪性新生物温熱療法の保険適用は1996年4月(1988年4月一部保険適用)、衝撃波による体内結石破砕術の保険適用は1988、1992年、多くの内視鏡による手術の保険適用は2000年以降であり、患者の自己負担に鑑み、公的な保険適用に先駆けて、民間が保障を開始したこととなる。
現在、生保会社が販売する手術を保障する特約や放射線治療を保障する特約などでも、先進医療の一部について支払対象とし、定額の給付を行っている例がある(とくに、放射線治療給付金と称する給付は、公的医療保険が適用される放射線治療に加え、先進医療であり、患者の自己負担が求められる陽子線治療、重粒子線治療をも保障する例が多い)。
もうひとつが、すべての先進医療の技術料などの実額を保障する先進医療特約である。
1984年高度先進医療創設後、1992年販売の高度先進医療特約は、現在先進医療特約として販売生保会社は40社中29社に及ぶ(通算支払限度は24社が2000万円、5社が1000万円。保険料は年齢、性別を問わず月100 円程度)。同特約では、患者による一時的な医療費の立て替えを回避するため、保険給付を病院に直接支払う「直接支払いサービス」が実施されている。
また、アクサ生命は2016年9月、患者申出療養の技術料を保障する「患者申出療養サポート」を発売した(1回につき1000万円、通算2000万円が支払限度で、保険料は年齢、性別を問わず月400円(18)。
今後も、民間生保会社での患者負担軽減に向けた商品・サービス両面での創意工夫に期待したい。
-------------------------
(17)高橋昭二朗「入院関係特約の改訂について」、『生命保険経営』第56巻第2号、1988年3月。
(18)「日本初の新商品、有配当タイプ『患者申出療養サポート』の販売を開始」、2016年9月15日、アクサ生命ホームページ。 このほか、先進医療ではないが、2016年4月に保険適用された難病による歩行機能を改善するロボットスーツHAL着用を保障する特約も発売された(2017年7月大同生命が発売)。
-------------------------
小林雅史(こばやし まさし)
ニッセイ基礎研究所 保険研究部
上席研究員
【関連記事 ニッセイ基礎研究所より】
・
中国の高齢者医療対策~上海市の社区における医療保険制度~
・
健康寿命も延びているか-2013年試算における平均寿命と健康寿命の差
・
混合診療への保険会社の対応-先進医療特約と自由診療保険
・
約款の数字 1から1095まで-第9回 「500万円」について(先進医療特約の支払限度額)
・
患者申出療養制度の現状~承認例や保険収載は増えるか